Декомпрессия нерва
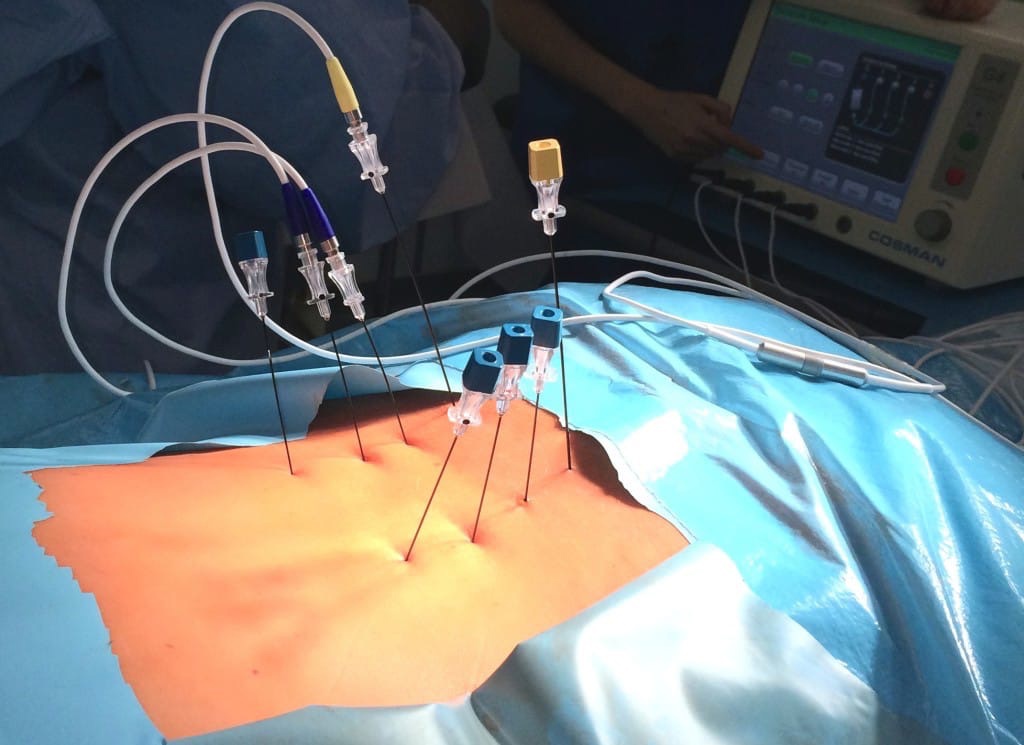
Декомпрессия нерва - это хирургическая процедура, направленная на освобождение сдавленного нерва от окружающих тканей или структур, что может привести к облегчению боли и восстановлению нормальной функции нерва. Этот метод используется для лечения различных состояний, связанных с компрессией нервов, таких как туннельный синдромы, нейромы и другие формы невропатии. Процедура декомпрессии нерва может проводиться под местной или общей анестезией, в зависимости от местоположения сдавленного нерва и общего состояния пациента. Хирург делает небольшой разрез в коже над местом компрессии и осторожно освобождает нерв от окружающих тканей, удаления опухолей или других структур, которые могут создавать давление на нерв.
Декомпрессия нерва может быть выполнена различными методами в зависимости от местоположения и причины компрессии. Например, при карпальном туннельном синдроме хирург может выполнять декомпрессию срединного нерва в запястье, освобождая его от перепонки, которая создает давление на нерв. В случае компрессии межпозвоночного нерва в шейном или поясничном отделе позвоночника, хирург может провести декомпрессию, удаляя часть диска или остеофитов, создающих давление на нерв.
Цены
| Наименование услуги | Стоимость услуг, руб. | |
|---|---|---|
| Прием (осмотр, консультация) врача-нейрохирурга первичный | 2 000 руб | Записаться |
| Прием (осмотр, консультация) врача-нейрохирурга повторный | 1 700 руб | Записаться |
| Внутрисуставное введение лекарственных препаратов (без стоимости лекарственного препарата) | 2 000 руб | Записаться |
| Наименование услуги | Стоимость услуг, руб. | |
|---|---|---|
| Удаление грыжи межпозвонкового диска | 24 500 руб | Записаться |
| Невролиз и декомпрессия нерва | 12 000 руб | Записаться |
Техники декомпрессии нерва
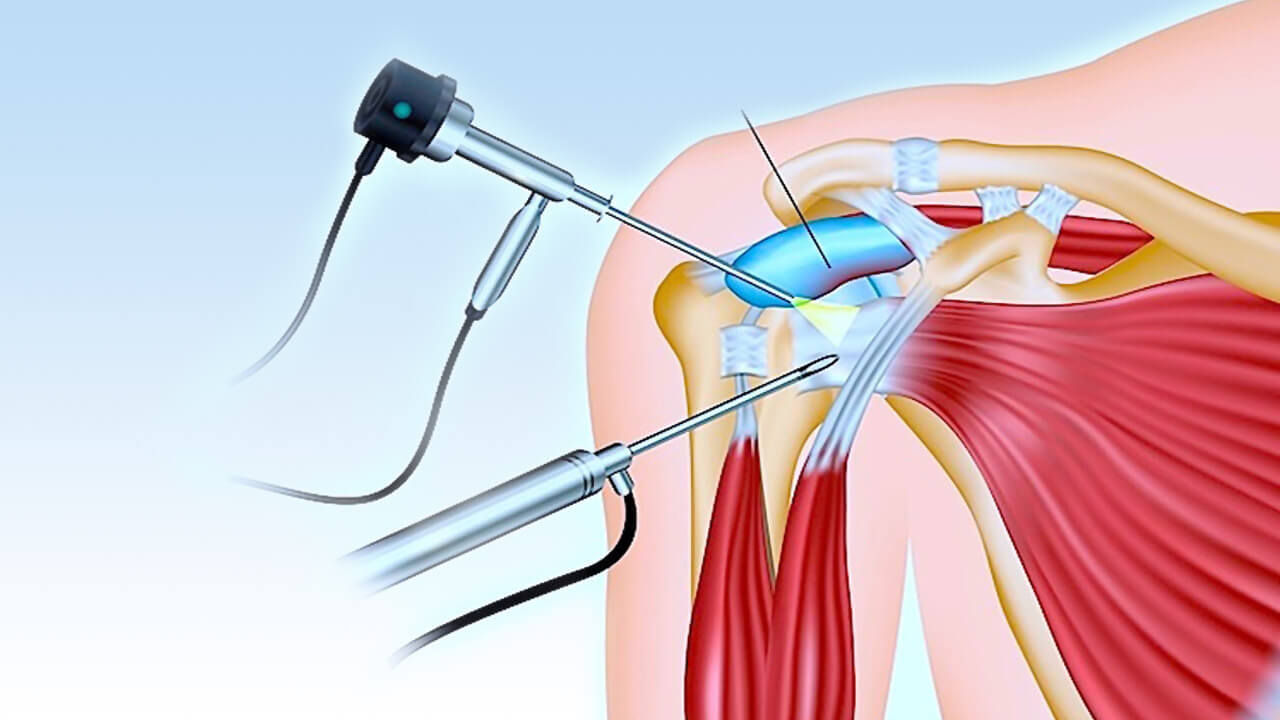
Декомпрессия нерва - это процедура, направленная на снятие давления с сжатого нерва, что может значительно снизить боль, дискомфорт и улучшить общее состояние пациента. Нервы могут подвергаться давлению из-за различных причин, таких как травмы, воспаление или длительное повторяющееся использование определенных мышц. Техники декомпрессии нерва могут варьироваться в зависимости от места и причины сжатия нерва. Одной из наиболее распространенных техник декомпрессии нерва является растяжение. Растяжение позволяет увеличить пространство вокруг нерва, снижая давление на него и улучшая кровоснабжение. Это может быть достигнуто через различные упражнения, физическую терапию или йогу. Например, растяжение шеи и спины может помочь снять давление с плечевого нерва, что часто возникает из-за неправильной осанки или долгого сидения за компьютером.
Еще одной эффективной техникой декомпрессии нерва является массаж. Массаж способствует расслаблению мышц, уменьшая их сжатие вокруг нерва и повышая кровообращение, что способствует заживлению тканей. При правильном массаже можно направленно воздействовать на конкретные точки, где нерв подвергается наибольшему давлению. Это может помочь в снятии боли и восстановлении функции нерва. Иногда при сильном сжатии нерва может потребоваться хирургическое вмешательство. Хирургическая декомпрессия нерва может включать в себя удаление окружающих тканей или структур, которые оказывают давление на нерв, а также коррекцию аномалий анатомии, которые могут способствовать его сжатию. Это может быть необходимо в случаях, когда консервативные методы не приносят должного облегчения или у пациента имеются серьезные осложнения.
Помимо этих основных техник, существует ряд других методов, которые могут помочь в декомпрессии нерва. Это включает в себя использование обезболивающих препаратов для снятия боли и воспаления, применение компрессионных повязок для снижения отечности и улучшения кровотока, а также физиотерапию и упражнения для укрепления мышц и улучшения диапазона движения. Однако перед применением любых методов декомпрессии нерва необходимо проконсультироваться с квалифицированным специалистом, таким как врач или физиотерапевт. Это позволит правильно оценить состояние и причину сжатия нерва, а также выбрать наиболее подходящий и эффективный метод лечения. Не самолечите себя, чтобы избежать возможных осложнений и достичь наилучших результатов в восстановлении здоровья.
Техники декомпрессии нерва
Декомпрессия нерва – важная процедура, предназначенная для снятия давления с сжатого нерва, которое может вызывать болевые ощущения и нарушения чувствительности и двигательной функции. Несмотря на то, что декомпрессия нерва может быть эффективным методом лечения, существуют определенные показания и противопоказания, которые необходимо учитывать перед ее проведением. Показания для проведения декомпрессии нерва включают различные симптомы, указывающие на сжатие нерва и его последствия. Это могут быть острые или хронические боли вдоль пути нерва, онемение, покалывание, снижение чувствительности, ослабление мышц, а также нарушения двигательных функций, такие как слабость или паралич. Такие симптомы могут возникать в результате различных состояний, таких как травмы, воспаление, опухоли или длительное механическое воздействие на нерв. Однако перед проведением декомпрессии нерва необходимо учитывать противопоказания, которые могут ограничивать возможность проведения данной процедуры или требовать особого внимания и осторожности. Противопоказания могут включать в себя острые инфекционные заболевания, наличие опухолей или других масс в области, где планируется проведение декомпрессии, а также системные заболевания, такие как сердечная недостаточность или нарушения свертываемости крови, которые могут увеличить риск осложнений во время процедуры. Кроме того, противопоказания для проведения декомпрессии нерва могут зависеть от конкретного метода, который будет использоваться. Например, хирургическая декомпрессия нерва может быть нежелательной при наличии других серьезных заболеваний, так как она может потребовать общего наркоза и иметь риск осложнений, связанных с хирургическим вмешательством. В таких случаях альтернативные методы декомпрессии, такие как физическая терапия или массаж, могут быть более предпочтительными. Важно помнить, что решение о проведении декомпрессии нерва должно быть принято врачом на основе тщательного анализа состояния пациента, его медицинской истории и других факторов, которые могут повлиять на безопасность и эффективность процедуры. Пациенты также должны быть внимательны к своему состоянию и сообщать врачу обо всех изменениях или осложнениях, которые могут возникнуть после проведения декомпрессии нерва. Таким образом, правильное понимание показаний и противопоказаний для проведения декомпрессии нерва играет ключевую роль в выборе наиболее подходящего метода лечения и минимизации риска осложнений. Следование рекомендациям врача и своевременное обращение за медицинской помощью помогут достичь наилучших результатов и улучшить качество жизни пациента.



















